がん(膀胱がん)
膀胱がん
膀胱癌は、尿路上皮が癌化することによって引き起こされます。そのうち大部分(90%以上)は尿路上皮癌という種類ですが、まれに扁平上皮癌や腺癌の場合もあります。 膀胱がんの確立されたリスク要因は喫煙で、男性の50%以上、女性の約30%の膀胱がんは、喫煙のために発生すると言われています。また、職業でナフチルアミン、ベンジジン、アミノビフェニルといった危険物質にさらされる(曝露:ばくろ)ことも確立したリスク要因とされています。
膀胱癌の症状は、赤色や茶色の尿(肉眼的血尿)が出ることが最も一般的な症状です。また、頻繁に尿意を感じる、排尿するときに痛みがあるなど膀胱炎のような症状を来すこともあります。
膀胱癌が疑われる場合、尿検査、尿細胞診検査、腹部超音波検査、膀胱鏡検査、CT検査、MRI検査、PET検査などを行い、病期診断をします。
膀胱癌の治療は表在癌(筋層非浸潤癌)と浸潤癌(筋層浸潤癌)、進行癌(転移性癌)に分けられます。
表在癌は膀胱の粘膜内あるいは間質にとどまる癌であり筋肉の層まで達していないものです。この場合内視鏡手術(経尿道的膀胱腫瘍切除術:TUR-BT)で治療が可能です。しかし、膀胱腫瘍は再発率が高い為、再発予防に抗癌剤やBCGといった薬を膀胱内に注入することがあります。1週に1回ずつ計6~8回ほど注入します。これは退院後、外来通院にて行います。
浸潤癌は粘膜、間質の下の筋肉の層にまで浸潤した癌です。この場合内視鏡のみでの根治切除は不可能です。根治には膀胱を全て摘出する事が必要です。しかし、患者さんの希望や症例によっては放射線と抗癌剤の組み合わせによって膀胱を温存する治療(動注放射線治療)も行っています。
- 浸潤癌に対する治療オプション
- ・手術(膀胱全摘除術:最もスタンダードな治療法)
- ・温存治療(抗癌剤+放射線治療)
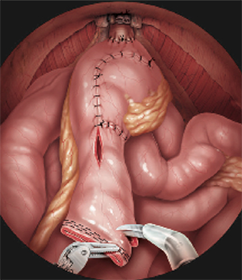
体内で腸管(小腸)を用いて人工膀胱を作製
膀胱を摘出する手術では膀胱が無くなった後、膀胱に代わる機能を持った尿の通り道(尿路)を再建しなければなりません。これを尿路変更といいます。当院では、1) 体に袋をつけるタイプ(回腸道管など)、2) 体のなかに腸を用いて尿を貯める袋をつくり導尿により尿を出すタイプ(リザーバーまたはパウチ)、3) 腸で作った袋を残った尿道につなげ、手術前と同じように尿道から尿を出すタイプ(代用膀胱)、の3種類を行っています。これらには長所、短所があり患者さんの年齢、病態、生活など十分考慮し、よく相談した上で術式を決定しています。
なお、膀胱全摘除術の術式には開腹手術、腹腔鏡手術、ロボット手術があり、2018年よりロボット支援膀胱全摘除術が保険収載されましたが、当院では保険収載に先駆けて2011年よりロボット支援膀胱全摘除術+腔内尿路変更術を開始し現在までに40症例を施行し、全例で完遂し開腹手術への移行は認めておりません。腔内での尿路変更のため手術創も小さく術後も早期の安定した回復が可能です。
>ロボット支援膀胱全摘除術+腔内尿路変更術へ
進行癌および再発例に対しては積極的に抗癌剤による化学療法を施行しております。新規の抗癌化学療法剤である、ジェムシタビン、シスプラチン等を用いた併用抗がん化学療法です。また、近年注目を集めている画期的な免疫チェックポイント阻害薬であるキイトルーダ(一般名:ペンブロリズマブ)が尿路上皮癌でも保険収載され、従来の化学療法に抵抗を示す進行癌を中心に使用しております。
キイトルーダは免疫チェックポイント分子であるPD-1に対するヒト化抗ヒトPD-1モノクローナル抗体であり、PD-1とPD-L1及びPD-L2の結合を阻害し、T細胞の抗腫瘍免疫を再活性化することにより、抗腫瘍効果を示します。
特に進行例において、院内緩和ケアチームと協力し、疼痛除去と心理カウンセリングなどを主体とした緩和治療も積極的に導入しております。