尿路感染症
尿路感染症ってなんでしょう?
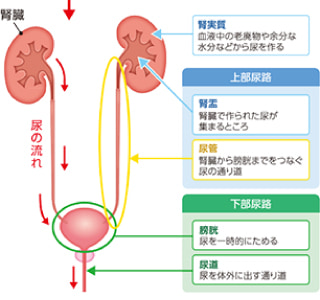
尿路感染症とは、腎臓、膀胱、尿道、前立腺、精巣、精巣上体などの尿の通り道に起きる感染症です。
腎臓から尿管までを上部尿管といい、ここに炎症が起こったものが上部尿路感染症です。
代表的な疾患は、腎盂腎炎です。
膀胱から尿道までを下部尿管といい、ここに炎症が起こったものが下部尿路感染症です。
代表的な疾患は、膀胱炎、前立腺炎です。
性交渉で感染する感染症を性行為感染症(STD)です。代表的な疾患は、尿道炎です。
| 上部尿路感染症 | 下部尿路感染症 | 性感染症 | |||
|---|---|---|---|---|---|
| 疾患 | 腎盂腎炎 | 膀胱炎 | 前立腺炎 | 尿道炎 | |
| 症状 | 発熱 | ++ | - | + | - |
| 背部痛 | ++ | - | - | - | |
| 排尿時痛 | + | ++ | + | ++ | |
| 尿混濁 | + | + | + | + | |
| 入院適応 | あり | なし | あり | なし | |
【治療】
原因によって治療を行いますが、一般的には抗菌薬を使用します。
結石を合併している腎盂腎炎の場合は、緊急で尿管ステントという尿の通り道を確保するための処置が必要になることもあります。
詳細は下記を参照にしてください。
症状からたどる尿路感染症の診断
【膀胱炎】
単純性膀胱炎は性的活動期(10~50歳代)の女性に非常に多い疾患です。
症状
- 排尿痛(おしっこする時に痛みを感じる)
- 頻尿(おしっこの回数が多く、一回の排尿量は少ない)
- 残尿感(おしっこをした後でもすぐにトイレへ行きたくなる)
- 下腹部不快感
- 血尿(おしっこがピンク色をしている)
- 膿尿(おっしこが濁って匂いがきつい)などで、一般的には発熱を伴いません。
治療
単純性膀胱炎の場合は経口抗生物質を3~5日間程度、服用すれば治癒します。
- *近年は、耐性菌(色々な薬に抵抗性を獲得し、一般的な抗生物質では効かない細菌)に よる膀胱炎も増加傾向です。
- *また、膀胱炎を繰り返すような方は、基礎疾患精査のために泌尿器科専門医への受診をお勧めします。
再発の予防
- 尿をガマンしないように心掛けてください。
- 水分を多く取るようにしてください。
- 外陰部をきれいに保つようにしてください(ペーパーは前から後ろへ使う)。
- 性交に関連して再発をおこす方は性交後、直ちに排尿してください。
- 風邪や疲労に気をつけてください。
- 自覚症状がなくなっても自分の判断で抗生物質の服用を辞めないでください。
【腎盂腎炎】
腎盂腎炎は腎臓で作られた尿が最初に尿路へ出てくる場所(腎盂・腎杯)に細菌による感染が生ずる疾患です。膀胱炎で汚染された感染尿が尿管を逆流して発症する上行性感染と他の感染部位から血液によって細菌が運ばれる血行性感染がありますが、多くの場合は前者のため膀胱炎を同時に合併している事が少なくありません。
症状
- 38℃以上の高熱(寒気や震えを伴うことが多い)
- 腰痛(背部痛が多い)
- 膀胱刺激症状(頻尿、残尿感など)
- 高熱を伴うため、小児や老人では脱水による意識障害が見られることもあります。
治療
脱水を補正するための補液(一日、1500~2500ccのリンゲル液を点滴する)
- *通常、3~4日で解熱し、一週間程度で退院は可能となりますが、腎盂腎炎を誘発した基礎疾患の有無を調べなくてはなりません。また、炎症が腎臓の中まで至ると膿腎症(腎臓そのものが膿だらけになってしまう)や敗血症(細菌が血流に乗って腎臓から他の臓器へ移動し、全身感染症に陥ってしまう)を引起こし、命にまで関わる大病になってしまいますので、早期受診・早期診断・早期治療が最も大切です。
- *また、結石を認め、尿路が閉塞状態である時は、緊急での処置が必要となることもあります。
【急性前立腺炎】
- 前立腺は男性特有で男性にしか起こりません。
- 陰茎の先にある外尿道口から原因となる細菌が侵入し、尿道を逆行して前立腺部尿道から前立腺の腺組織(実質)に至り、そこで感染・炎症に陥った病態を言います。
症状
- 38℃以上の高熱(寒気や震えを伴うことが多い)
- 排尿時痛、排便困難、または排尿困難(尿閉:尿が排出できずにおなかがパンパンになる)、頻尿
治療
- 抗生物質の点滴
- 脱水を補正するための補液(一日、1500~2500ccのリンゲル液を点滴する)
排尿状態が悪い時には、一時的に尿道留置カテーテルが必要な場合もあります。
- *通常、2~3日で解熱し、一週間程度で退院は可能となりますが、前立腺炎を誘発した基礎疾患の有無を調べなくてはなりません。また、炎症が重篤で敗血症(細菌が血流に乗って前立腺から他の臓器へ移動し、全身感染症に陥ってしまう)を引起こし、命にまで関わる大病になってしまいますので、早期受診・早期診断・早期治療が最も大切です。さらに、中途半端な治療は次にあげる慢性前立腺炎へとつながり、治療に長い時間が必要となります。
【慢性前立腺炎】
慢性前立腺炎は容易に正しい診断が出来ずに治療に難渋している方も大勢いらっしゃいますのでここでは少し詳しくお話しましょう。前立腺は膀胱の下に尿道を取り囲むように存在する腺組織で男性にしかありません。生体にとっての詳しい働きは現在でも不明ですが、精液に成熟に関与するとも考えられています。男性ホルモンの影響を強く受け、肥大症やがん化(別項を参照して下さい)する事もあります。
前立腺炎は急性細菌性前立腺炎・慢性前立腺炎・前立腺痛の大きく3つに分類できます。病名に細菌性と書かれた疾患は、前立腺組織に細菌とそれに伴う感染・炎症が証明できたもので、重篤感の違いこそあれ原因(細菌感染)は明快で抗生物質による治療に比較的良好な反応を示します。これに対し前立腺痛は非細菌性・非炎症性で疼痛と骨盤周囲の不定愁訴(様々な訴え:痛み、圧迫感、不快感、痒み、引き攣り感など)を中心とした病態と定義され、その原因は多岐にわたり、治療に難渋します。
慢性前立腺炎は、前立腺液から細菌が検出されたものを慢性細菌性前立腺炎、検出されなかったものを慢性非細菌性前立腺炎と呼びますが、病態そのものに大きな違いはありませんので慢性前立腺炎としてお話します。慢性前立腺炎は前立腺組織内に侵入した細菌が重篤な炎症反応を起こさずくすぶり程度に経過したり、急性細菌性前立腺炎に対する不十分な治療に引き続いて発症したりします。症状としては発熱などの急性炎症反応は見られず、「何となく気持ちが悪い、足の付け根や会陰部(陰嚢と肛門の間)に痛みを感じる」などの不定愁訴が中心となります。臨床症状の点からすれば、むしろ後述する前立腺痛に近いと言えます。慢性の経過を辿る場合はなかなか抗生物質が効き難く、数ヶ月から数年の治療期間が必要となることも珍しくありません。さらに治療には前立腺痛の際に用いる薬剤を併用する事も多いようです。気長に病気と向き合う姿勢が大切になります。
前立腺痛は、前立腺炎様症候群の分類で非細菌性・非炎症性と定義された痛みと骨盤周囲の不定愁訴を中心とする病態です。最近のアメリカのガイドラインではIII Chronicprostatitis(Chronic pelvic pain syndrome) b) Non inflammatoryのカテゴリーに入りますが、今もって呼び方すら統一化できないのは、その病態に不明な点が多く、診断・治療に混乱が生じているからです。また、この範疇に属する患者さんは慢性前立腺炎を呈する方も多く、境界領域や移行型、合併型の存在も含めれば50%近くに達すると考えられています。さらにこの患者群は若年層にまで広く分布しているのも特徴で、患者さんはもとより外来担当医も日常診療での対応に苦慮しているのが現状です。
泌尿器科の外来で行われる前立腺痛の診断は、初診時の詳細な問診が非常に大切で他の前立腺疾患との鑑別や合併の有無を判断するため、アンケート方式で症状を問う国際前立腺症状スコア(IPSS)や直腸指診、前立腺超音波検査が必要項目となります。これに従い、病態を[1]慢性前立腺炎との境界領域や移行型・合併型、[2]排尿障害を認めるタイプ、[3]骨盤底筋の過緊張を認めるタイプ、[4]骨盤内欝血症候群を呈するタイプ、[5]精神的要因が関与するタイプ、[6]原因不明?と6つに分類し、それぞれに適合した治療方針が患者さん個々について施されます。このように、診断から治癒まではかなりの時間を要す病気ですが、「どこの医者に行っても治らない」と諦めずに専門外来のドアを叩いてみてください。
次にアメリカNIHで提唱されたNIH慢性前立腺炎症候指標を列記します。いくつかの項目に○がつくようであれば専門医への受診をお勧めします。
【性感染症】
性行為によって伝播される感染症を称して性感染症と呼びます。性感染症には梅毒・淋菌性尿道炎からAIDSに至るまで、20種類以上の感染症がありますが、ここでは代表的な病気についてお話しましょう。
【淋菌感染症】
- 男性では淋菌性尿道炎、女性では淋菌性子宮頚管炎が代表的ですが、最近では多様な性風俗を反映して、淋菌性咽頭炎や直腸炎も見られるようになりました。
- 尿道炎は感染機会から2~6日の潜伏期間があります。
症状
- 陰茎先端の外尿道口から黄色膿性の分泌物
- 排尿初期の激しい痛み
- *女性の場合は尿道が短いため、尿道炎としての症状はでませんが、淋菌が子宮頚管で炎症を起こすことにより発熱と腹痛、膿性の分泌量が外子宮口に見られることがあります。しかしながら無症状のことが多く、無治療の女性淋菌感染患者が男性の淋菌性尿道炎の主たる感染源であるとも言われています。また、淋菌性尿道炎の25~30%にクラミジアの混合感染が見られます。
治療
治療は抗生物質の点滴治療しか効果がありません。近年抗生物質に耐性(抵抗性)をもつ淋菌も多く、パートナーと一緒に専門医での適切な治療をお勧めします。
【クラミジア感染症】
- 非淋菌性尿道炎の40%がクラミジアによると言われています。
- 潜伏期間は14~30日と淋菌性尿道炎に比して長いです。
症状
- 漿液性(透明でネバネバした)尿道分泌物
- 排尿時痛(または、排尿時不快感)
- 尿道掻痒感(かゆみ)で淋菌性に比して軽症であるのが特徴です。
- *女性では子宮頚管炎をおこし、放置しておくと男女とも不妊の原因になります。また、産まれてくる子供が肺炎や結膜炎にかかったりします。治療は抗生物質の経口投与によりますが約2週間の服用が必要となります。
治療
抗生物質により治療します。
次のグラフに示すように近年、罹患率は増加し、特に若年者での増加が著しいようです。コンドームの正しい使用とパートナー同士が同時に治療することによって増加を食い止めることが大切です。尿道炎の増加に伴い日本国内でAIDSに感染する患者さんも増加の一途を辿っています。
【尖圭コンジローマ】
ヒト乳頭腫ウイルスにより伝播するイボのような病気
症状
男性では亀頭、冠状溝、包皮に、女性では膣前庭部、小陰唇にできます。
- *陰茎がんや子宮頚がんとの関連が指摘されています。
治療
- ちいさいうちは、外用剤で治療可能です。
- 外用剤で効果が乏しい、大きな腫瘍であれば外科的切除になります。
- *再発も多い病気のため、3カ月程度の経過フォローが必要です。
【性器ヘルペス感染症】
- 単純ヘルペスウイルスによる接触感染で伝播します。
- 感染機会から3~10日の潜伏期間があります。
症状
- 性器に水疱形成・潰瘍を認める。
- 強い痛みを認める。(排尿時痛、下着がすれて痛いなど)
治療
外用剤と内服で治療します。
【AIDS(後天性免疫不全症候群)】
HIV 感染が1~10年の潜伏期間を経て発症した病態の総称です。HIVの感染を受けてから6~8週間は感冒様症状が出ますが、その後無症状の期間が数年続きます(この期間の患者を無症候性キャリアと呼びます)。その後、持続性全身性リンパ節腫大・発熱・下痢・倦怠感・体重減少・口腔カンジダ(カビ)症が認められるようになります。さらに進んでAIDSに至り、カリニ肺炎・結核・カポジ肉腫・悪性リンパ腫を発症して死にいたります。
【梅毒】
近年増加傾向です。
症状
- I期梅毒として感染後3~6週間の潜伏期の後に、感染局所に初期硬結や硬性下疳、無痛性の鼠径部リンパ節腫脹がみられます。
- II期梅毒では、感染後3か月を経過すると皮膚や粘膜に梅毒性バラ疹や丘疹性梅毒疹、扁平コンジローマなどの特有な発疹が見られます。
- 感染後3年以上を経過すると、晩期顕症梅毒としてゴム腫、梅毒によると考えられる心血管症状、神経症状、眼症状などが認められることがあります。なお、感染していても臨床症状が認められないこともあります。
- *先天梅毒は、梅毒に罹患している母体から出生した児で、(1)胎内感染を示す検査所見のある症例、(2)II期梅毒疹、骨軟骨炎など早期先天梅毒の症状を呈する症例、(3)乳幼児期は症状を示さずに経過し、学童期以後にHutchinson3徴候(実質性角膜炎、内耳性難聴、Hutchinson歯)などの晩期先天梅毒の症状を呈する症例があります。また、妊婦における梅毒感染は、先天梅毒のみならず、流産及び死産のリスクとなります。
治療
- 抗菌薬の筋肉注射を週に1回、もしくは週に1回を3週間。
- 抗菌薬の内服を14日~28日間。
【小児の尿路感染症】
乳児期の尿路感染症は男児に多く、その原因としては膀胱尿管逆流症(VUR)や水腎症などの先天異常が存在していることがあります。1歳以上になると逆に女児に多くなります。それは女児の方が尿道が短く、陰部からの逆行性感染を起こしやすいためと考えられています。
症状としては新生児期や乳児期には発熱以外の特徴的な症状を伴わない事も多く、尿検査をして初めて尿路感染症と診断される事も少なくありません。他に顔色不良・不機嫌・嘔吐・下痢・哺乳力低下などの症状を認めることもあります。学童期以降であれば、腎盂腎炎の時は発熱・腰背部痛・全身倦怠感などを、膀胱炎の時は排尿時痛・頻尿・残尿感などの膀胱刺激症状を訴えます。
尿路感染症を何度も反復したり、乳児期に発症した場合には、後述するような膀胱尿管逆流症や水腎症などの基礎疾患がないかどうか、症状が改善した後できちんと調べておく必要があります。具体的には、超音波検査(腎臓の腫れを調べる)・レントゲンによる膀胱造影や経静脈的腎盂尿管造影検査(尿路全体の異常を画像で調べる)・ラジオアイソトープを用いる腎シンチグラフィー(それぞれの腎機能を評価する)などが行われます。年齢と病気の内容から小児科と泌尿器科の境界領域に属しますが、基礎疾患の検索にあたっては泌尿器科の専門医への受診をお勧めします。
治療は抗生物質の投与となります。軽症の場合は内服薬でも十分に治りますが、新生児や乳児期の場合は尿路感染から敗血症(細菌が血流に乗って全身に広がり、重篤な全身感染症に陥ること)などを引起こすことも少なくないため、入院して点滴や静脈注射による抗生物質の投与が必要になります。抗生物質の投与期間はおよそ2週間前後で、風邪などに比べると比較的長い間続けなければなりません。さらに、尿管膀胱逆流症などの基礎疾患がある場合は尿路感染症を繰り返しやすく、予防投与も考慮する必要があるため専門医の診断が不可欠です。
【その他の尿路感染症】
- ●精巣上体炎
精巣上体(副睾丸)というのは精巣(睾丸)に接して存在する精子の通り道で、ここに炎症がおこると大きく腫れ上がり精巣と区別がつきにくくなります。陰嚢を押さえると痛みを感じ、発熱することも珍しくありません。原因の多くは細菌によるものですが、淋菌やクラミジアなどによってもおこります。陰嚢内容が痛くなる病気で精巣捻転というものがあり、これとの鑑別は大変重要です。精巣捻転では6時間以内に手術をしないと精巣機能が保持出来なくなるおそれがあるからです。精巣上体炎も抗生物質でよくなりますが、痛みがひくには数日、腫れがひくには数週間を要します。 - ●尿路性器結核
肺結核との合併が多く、増加傾向にありますが、適切な治療で完治可能です。 - ●亀頭包皮炎
包茎の男子で恥こうが原因となります。外用剤で治療します。 - ●出血性膀胱炎
夏に多く、女児より男児に多く見られます。アデノウイルスの感染によるもので、膀胱炎症状を呈しますが、特徴的なことは真っ赤な血尿が続くことです。血尿がでると大変な病気のような気がしてしまいますが、特別な治療法は必要ではなく、水分を十分にとって安静にしていれば5日間程で症状は改善してきます。 ※詳しくは、泌尿器科専門医にご相談下さい。