1. 嚥下機能検査
◆概要
食べたり飲んだりしたものを飲み込むことを「嚥下(えんげ)」といいます。様々な病気の影響でうまく飲み込めずに気管や肺に食べたものが入ってしまうことがあります。これを「誤嚥(ごえん)」といいます。誤嚥している状態が続くと肺炎を発症する危険性があります。この検査では、誤嚥の有無、誤嚥を防ぐためにどのような工夫が必要かを確認します。
◆方法
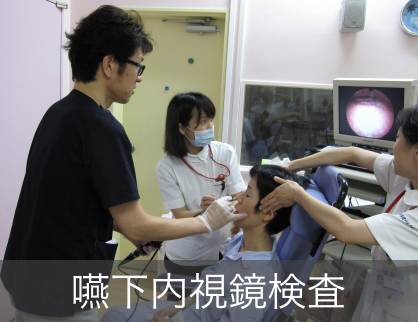
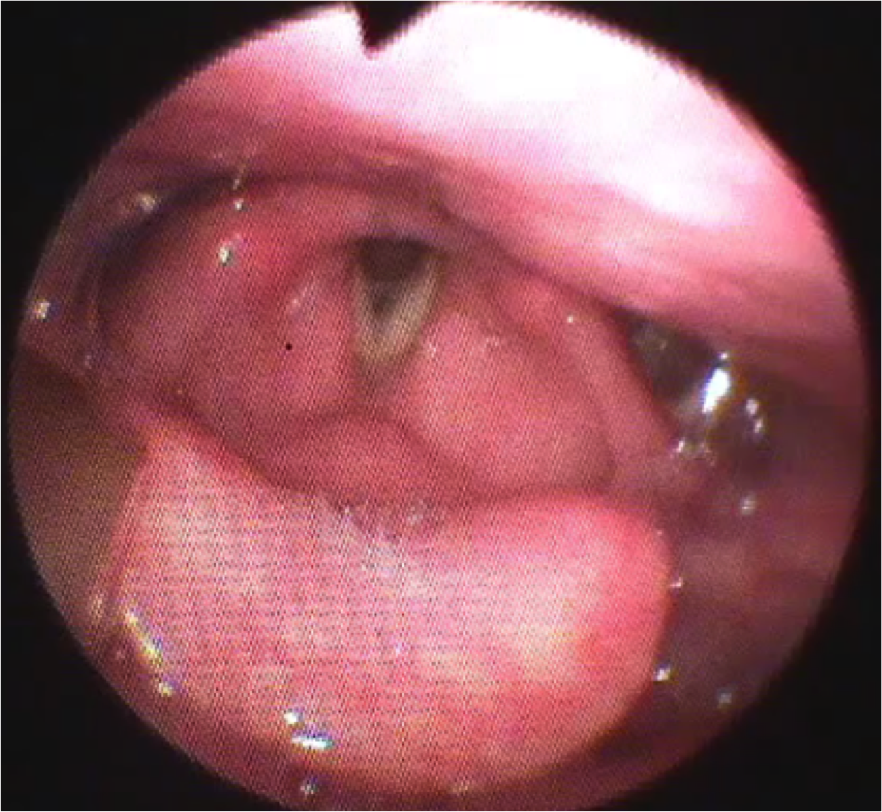
1. 嚥下内視鏡検査(VE)
鼻から細い内視鏡カメラを入れて、のどの様子を直接観察する検査です。のどの中にある痰などの分泌物の存在、のどの動き、食べた物が口からのどに送り込まれる様子を詳しく評価します。
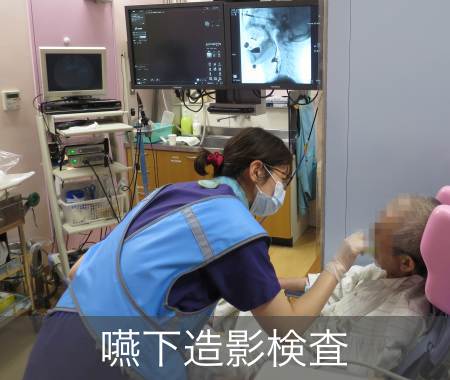
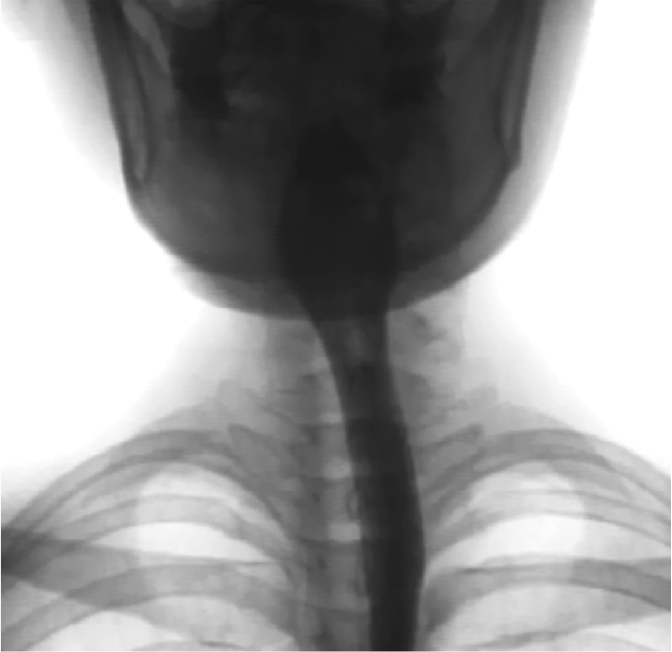
2. 嚥下造影検査(VF)
レントゲン室で車椅子に座った状態でバリウムの入った数種類の検査食品を食べたり飲んだりしていただく検査です。口に入った検査食品がどのように送り込まれていくかをレントゲンで確認します。
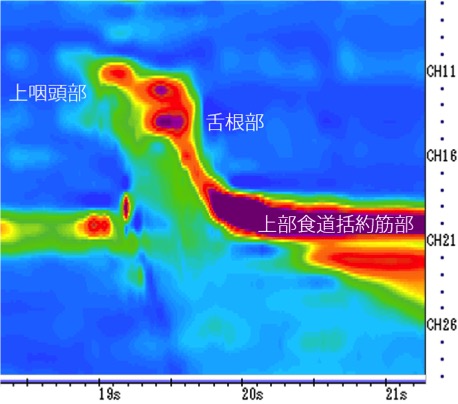
3. 嚥下マノメトリー
鼻から細いカテーテルを挿入し、飲み込み時の咽頭(のど)や食道内の圧力を測定する検査です。嚥下内視鏡検査、嚥下造影検査では評価が必ずしも十分ではない嚥下障害の原因や神経生理学的側面を詳細に評価します。
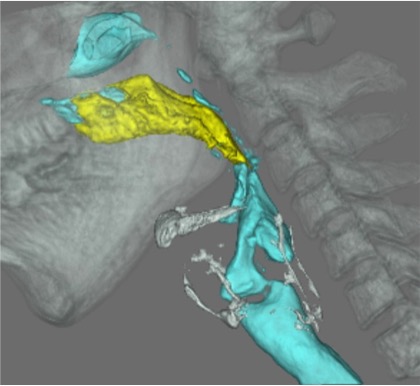
4. 嚥下CT
320列CTを用いて嚥下動態の4次元的観察を行います。飲み込み時の嚥下関連器官の動態を経時的に詳細に評価することができます。当検査は、藤田医科大学病院にて行っています。
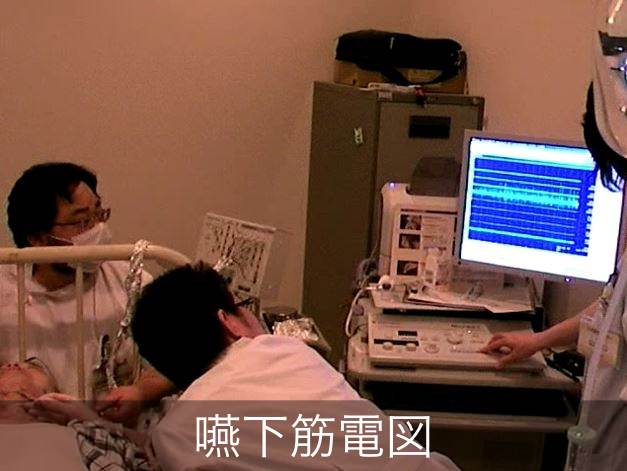
5. 嚥下筋電図
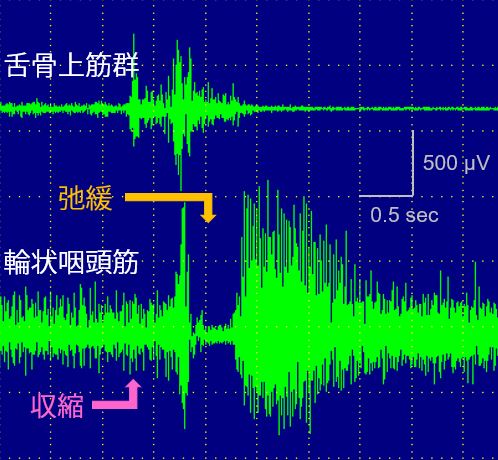
嚥下関与筋の安静時電位と嚥下時の運動単位電位を記録することにより神経原性変化、筋原性変化を鑑別します。また、多チャンネル筋電図測定を行うことで嚥下関与筋の一連の協調運動、例えば舌骨上筋群の収縮から輪状咽頭筋の弛緩という一連の協調的かつ連続的な運動が正常に起こっているかを鑑別します。
◆検査でわかること
これらの検査の組み合わせにより、嚥下の状態を診断でき、誤嚥がある場合はそれを防ぐための食事中の姿勢、食べ方、食事の形態を決めることができます。その結果、誤嚥性肺炎の予防や栄養状態の改善を図ることが可能となります。
(参考文献)
- 青柳陽一郎, 稲本陽子, 才藤栄一. 嚥下障害に対する新たなアプローチ 摂食嚥下障害のCT評価.
The Japanese Journal of Rehabilitation Medicine 2017;54:661-665. - 青柳陽一郎, 粟飯原けい子. 摂食嚥下障害リハビリテーションABC マノメトリーでわかること.
MEDICAL REHABILITATION 2017:107-112. - 青柳陽一郎. 摂食嚥下障害における神経生理学的評価 高解像度マノメトリーと筋電図検査.
The Japanese Journal of Rehabilitation Medicine 2016;53:479-483.
2. ボツリヌス毒素注射・神経ブロック
◆概要
脳卒中や神経疾患でよくみられる運動障害の一つに痙縮という症状があります。痙縮とは筋肉の過緊張により、意図した手足の動きが困難になってしまう状態のことです。 痙縮では、手指が握ったままとなり開こうとしても開きにくい、肘が曲がる、足先が内側を向いてしまうなどの症状がみられます。痙縮による異常姿勢が長く続くと、筋肉が固まって関節の運動が制限されるだけでなく、日常生活動作やリハビリテーションに支障をきたすため、当院では痙縮に対する治療を行っています。
◆方法
ボツリヌス毒素やフェノールには神経や筋肉の働きを抑える作用があります。A型ボツリヌス毒素(BOTOX®)やフェノールを痙縮で動きが硬くなっている筋肉に注射し、筋肉の緊張をやわらげ、動きを改善します。ボツリヌス菌そのものを注射するわけではないので、ボツリヌス菌に感染する危険性はありません。
◆治療効果
ボツリヌス療法の効果は、注射後2〜3日目から徐々にあらわれ、通常3〜4ヶ月間持続します。その後、数週間で効果は徐々に消えてしまうので、治療を続ける場合には、年に数回、注射を受けることになります。フェノールは即時効果が期待できます。
3. 筋電図検査
◆概要
この検査は、神経や筋肉の障害の有無、その程度を判断し、今後の治療に活かすために行います。整形外科疾患、神経内科疾患を対象に施行されることが多い検査です。
◆方法
1. 神経伝導検査
運動障害や感覚障害のある部位を支配する神経を電気で刺激し、電気刺激が神経を伝わっていく速度などを測定します。障害を受けている部位と比較するために症状がない部位も検査することがあります。
2. 針筋電図
運動障害をきたしている筋肉や神経伝導検査で異常を認めた筋肉に細い針を刺して、その筋肉の活動状態を測定します。
◆検査でわかること
障害がある神経の特定や障害の程度、回復過程を予測できます。
4. 心臓リハビリテーション (心肺運動負荷試験:CPX)
◆概要
この検査は運動中の心機能の評価や症状の鑑別、心不全の病態の重症度を評価することを目的としています。CPXの結果を用いて運動処方や日常生活の活動処方を行います。
◆方法
自転車エルゴメータ、心電図、呼吸ガス代謝分析装置を用いて、徐々に負荷量が増加する漸増負荷を実施します。特別な症状がなければ患者が耐えられる限界まで負荷を増加し、運動中のからだの代謝の状況を測定します。
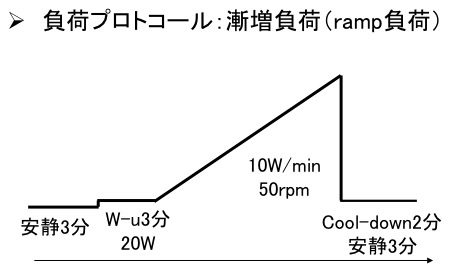
◆検査でわかること
主に運動耐容能(体力)や、運動時の心臓の状態がわかります。これらの結果から日常生活でどの程度の活動が勧められるか、活動に制限が必要かどうかを検討し、生活指導に用います。
5. 歩行評価・治療
◆概要
脳卒中や整形外科疾患の患者さまでは歩行の非対称や特徴的なパターンが出現することがあります。この検査では目では捉えにくい小さな動きやわずかな変化を計測・解析することが可能です。解析結果から治療効果の判定や歩行パターンの定量化が可能です。
◆方法
被験者にマーカを貼付し、歩いている姿をカメラで撮影してパソコンに取り込みます。取り込んだ映像をパソコン内で解析し、マーカが動いた量を算出します。

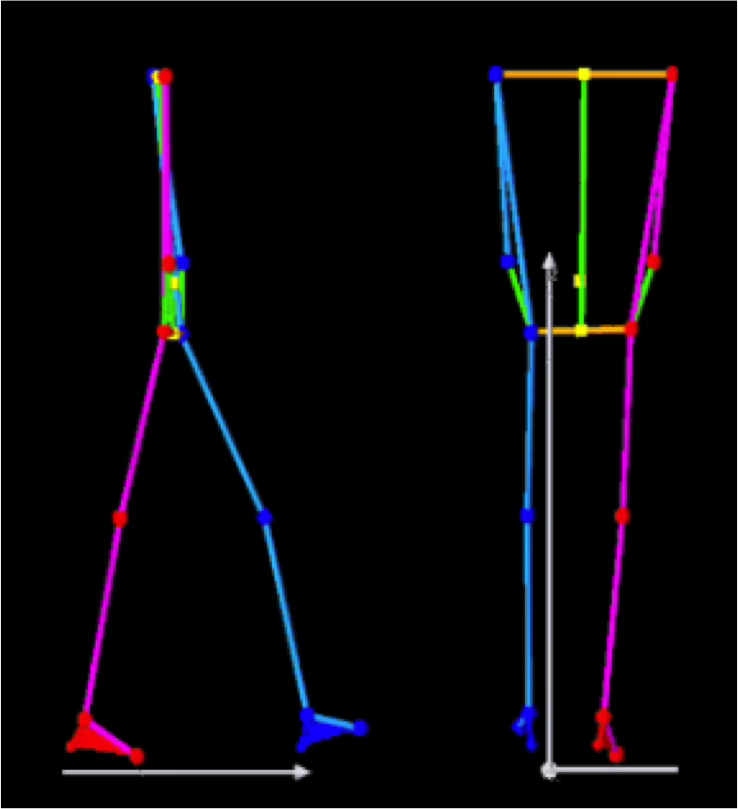
◆検査でわかること
歩幅や関節の動き、特徴的なパターンの程度がわかります。また、定期的に計測することで歩き方の変化を捉えることができます。
◆当院の歩行練習
当院では歩行練習用の機器として,低床型左右分離トレッドミルと懸垂歩行補助装置を使用しています。
1. 低床型左右分離トレッドミル
トレッドミルは歩行練習をするための機器です。このトレッドミルの特徴は歩くためのベルトが2つに分かれていることです。左右のベルトを違う速度で動かすことができるため、歩行の非対称を修正しながら練習を行うことができます。
2. 懸垂歩行補助装置
歩行の介助量が多い患者さまでも懸垂装置を併用することで早期かつ安全な歩行練習が可能となります。当院では平地とトレッドミル上に懸垂装置を備えています。